O que você precisa estudar hoje?
Sangue
O organismo dos vertebrados consiste em uma imensa rede de ductos (sistema vascular) responsável pelo transporte do sangue. Este fluido é considerado um tipo de tecido conjuntivo que tem como papel fundamental a manutenção da integridade do organismo no que se diz respeito ao transporte rápido e efetivo de nutrientes, excreção de metabólitos, interações de trocas gasosas e produções de hormônios e anticorpos. Ele pode ser divido em plasma (parte líquida) e elementos figurados (leucócitos e eritrócitos).
Plasma
O sangue é caracterizado por apresentar uma parte líquida, denominada plasma, que corresponde a aproximadamente 55% do valor total do conteúdo sanguíneo. A parte líquida dissolve algumas biomoléculas como proteínas, açúcares e hormônios, além de eletrólitos, gás carbônico e outros gases, todos estes fazendo parte do conteúdo do plasma. No plasma, existem algumas proteínas essenciais para o seu funcionamento e para o funcionamento do organismo como um todo. As mais conhecidas são as globulinas, que incluem os anticorpos, cujo papel primordial é a defesa do organismo por meio de interações antígeno-anticorpo, e as albuminas que participam ativamente nos processos de osmose e difusão, além de conferir ao sangue uma característica mais viscosa.

Hemácias – eritrócitos
O sangue é considerado um tipo de tecido conjuntivo que, além do plasma, apresenta uma parte contendo os elementos figurados, correspondentes às hemácias ou eritrócitos (glóbulos vermelhos), leucócitos (glóbulos brancos) e trombócitos (plaquetas), sendo estes últimos fragmentos celulares. Na infância, os eritrócitos são sintetizados no interior de ossos longos como o fêmur, já na fase adulta eles são sintetizados no interior de ossos achatados como os arcos costais, vértebras e crânio. As células-mãe mieloides têm papel fundamental na criação da célula precursora da hemácia, conhecida como eritroblasto, que apresenta núcleo e capacidade de fazer divisão celular independente. O eritroblasto irá passar por longos processos de transformação em um fenômeno conhecido como diferenciação celular e, no final deste processo, irá ocorrer a perda do núcleo celular, juntamente com a digestão das mitocôndrias, dando assim origem à hemácia fermentadora de ácido lático.
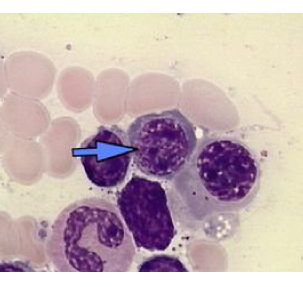
Hemoglobinas
As hemoglobinas são proteínas complexas constituídas por quatro grandes subunidades: duas cadeias alfas e duas cadeias beta, cada uma apresentando um grupo heme responsável por dar suporte a átomos de ferro, que servirão como substratos para a ligação do gás carbônico e do oxigênio. A função das hemácias é de auxiliar a respiração celular, assim como atuar indiretamente nos processos metabólicos. O baço é um órgão cuja função envolve a reciclagem, liberação e o armazenamento de hemácias. O tempo de vida de uma hemácia varia entre 100 e 120 dias disponíveis na corrente sanguínea. O fígado também está presente nos processos de reutilização de estruturas eritrocíticas, atuando sobre os resíduos dos grupos hemes e que, por meio da deleção do núcleo ferrosso, são metabolizados, gerando a bilirrubina como produto. A bilirrubina é reciclada para a produção de novas hemoglobinas.
Glóbulos brancos- leucócitos
Os leucócitos são células que compõe o conteúdo sanguíneo, cuja função é de proteger o organismo por meio de uma resposta inflamatório ou infecciosa. Eles são sintetizados no interior da medula óssea a partir de células mãe linfoide e mieloide, conhecidos como mieloblastos. Existe uma grande diversidade de células presentes neste grupo, algumas têm função de produzir anticorpos que possibilitam a neutralização de microrganismos, outras apresentam funções fagocíticas, as quais envolvem englobamento e digestão interna de microrganismos ou agentes toxicológicos. Outro tipo de célula é responsável por liberar grânulos (granulócitos) cuja tarefa é iniciar uma resposta inflamatória no combate ao agente potencialmente patogênico.
Granulócitos e agranulócitos
Os granulócitos incluem três tipos de células: neutrófilos, basófilos e eosinófilos. Os neutrófilos agem no combate direto ao antígenos por meio de um fenômeno conhecido como fagocitose, processo que envolve o confinamento desses antígenos no interior de células fagocíticas por meio de vesículas membranosas. Os basófilos e eosinófilos evitam as reações alérgicas, bem como infecções parasitarias. Outros tipos de células, como o linfócito e o monócito, são considerados células que não possuem grânulos (agranulócitos). Os linfócitos comandam e lideram o início de uma resposta imunológica e são eles os primeiros a terem contato com o agente patológico. Após esse reconhecimento, eles autorizam ou não a chegada de células fagocíticas no local, podendo também ter função na produção de mediadores químicos responsáveis pelo início do estado febril, sendo este processo crucial para a morte de microrganismos, devido ao aumento da temperatura local. Os monócitos podem também realizar o mecanismo de fagocitose, além de atravessar capilares e migrar para tecidos adjacentes por um processo conhecido como diapedese. No final desta etapa, eles se transformam em macrófagos, cuja função é unicamente fagocítica, porém muito mais contundente do que a realizada pelos neutrófilos.
Plaquetas e coagulação
A fissura de um vaso sanguíneo pode desencadear consequências severas para um determinado organismo, como a perda excessiva de sangue (hemorragia) ou por meio da abertura de passagens que servirão de entrada para o estabelecimento de microrganismos patogênicos. Por isso, o sangue é provido de uma reação em cadeia, a qual dará origem ao mecanismo de coagulação. Este mecanismo é um recurso do sistema com a finalidade emergencial de estancar o extravasamento sanguíneo, a fim de dar um início seguro ao processo de cicatrização. O principal agente envolvido na coagulação é a plaqueta (trombócito). Este fragmento celular tem sua origem na medula óssea a partir de células precursoras conhecidas como megacarioblastos. Durante a diferenciação dessas células, elas sofrem um processo de fragmentação e os fragmentos gerados darão origem às plaquetas. A parte inicial do processo de coagulação se dá com a agregação das plaquetas no local rompido e, na sequência, forma-se um coágulo primitivo rico em proteínas do tipo fibrina. Essa biomolécula encontra-se inserida no soro sanguíneo, entretanto, nesse local, ela encontra-se em sua forma não convertida, chamada de fibrinogênio. O fígado produz enzimas chamadas de protrombinas que irão ser transformadas em sua forma ativa, chamada de trombina. Esta forma será responsável por catalisar a conversão do fibrinogênio presente no soro em fibrina. A tromboplastina participará como enzima intermediadora na transformação da protrombina em trombina. A cascata de reação da coagulação consiste em várias etapas, e algumas delas são obrigatoriamente dependente de vitaminas K e íons de cálcio.
Transporte de oxigênio
O oxigênio molecular (O2) é obtido por meio dos alvéolos pulmonares e será conduzido pelo sangue até alcançar todas as células presentes nos diferentes tecidos do organismo. Dentro das células, ele participará do metabolismo celular originando como produto residual o gás carbônico (CO2). Da mesma forma, o gás carbônico será conduzido até os pulmões para que ele possa ser excretado para o ambiente externo. O O2 irá se ligar nos grupos hemes presentes nas hemoglobinas (Hb), formando o oxiemoglobina (HbO2). Quando o sangue alcança os tecidos, a oxiemoglobina segrega-se, libertando o O2.
Transporte de gás carbônico
No sangue, o gás carbônico produzido na respiração celular liga-se à hemoglobina, formando um complexo (HbCO2). Este complexo poderá ser conduzido até os pulmões para serem excretados, ou o CO2 residual poderá se combinar com uma molécula de água, produzindo uma molécula conhecido como ácido carbônico (H2CO3). Dependendo da variação de pH ou temperatura de determinado sistema biológico, o ácido carbônico poderá ser dissociado em íons de H+ e íons bicarbonato (HCO3-). Essa dissociação poderá ser danosa ao organismo, considerando que os prótons de H+ dissociados diminuirão o pH interno, aumentando com ele a acidez do ambiente, dessa forma comprometendo o funcionamento de proteínas e enzimas essenciais para a homeostasia do organismo. Para que a homeostasia ocorra sem empecilhos, esses íons se reencontram nos alvéolos pulmonares, recombinando-se novamente em ácido carbônico (H2CO3) e posteriormente em H2O e CO2. Caso um indivíduo venha a inalar grandes quantidades de monóxido de carbono (CO), este passará a competir com o O2 pela ligação no grupo heme localizado na hemoglobina, levando a um déficit na demanda total de O2 nos tecidos biológicos, podendo ocasionar danos neurológicos ou a morte do indivíduo.
Capilares
Os capilares sanguíneos são revestidos por células endoteliais e que histologicamente são classificados como um tipo de tecido epitelial capaz de controlar o fluxo de sangue e a troca de componentes biológicos entre o sangue e o líquido intersticial. O líquido intersticial é composto por água, glicose, aminoácido, eletrólitos e outras biomoléculas, exceto as proteínas plasmáticas que permanecerão no interior dos vasos para participar do processo chamado coloidosmótica, fenômeno responsável pelo retorno do líquido intersticial para o interior de endotélio. Os capilares que apresentam uma maior pressão de fluxo sanguíneo, como as artérias, liberam mais líquido intersticial, enquanto as vênulas liberam menos líquido intersticial, devido às suas baixas pressões internas. As artérias são ricas em O2 e apresentam um endotélio mais rígido, calibroso e resistente, enquanto que as veias são ricas em CO2, apresentando um endotélio menos calibroso e mais delgado. O líquido intersticial que não retorna para o interior dos capilares é absorvido por ductos linfáticos, em cujo interior encontra-se a linfa. A rede de ductos linfáticos se encontra em todas as partes de um organismo, funcionando como um sistema de drenagem natural.


Deixe um comentário